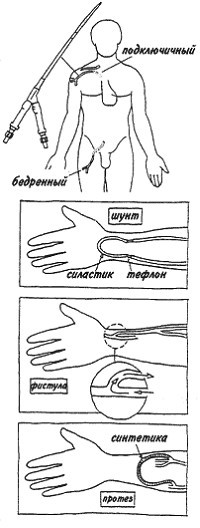
Глава 6. Доступы к циркуляции
Кто должен создавать сосудистый доступ?
· Катетеры
· Шунты
· Артериовенозная фистула
· Правила пункции фистулы
· Протезы GORE-TEX
· Советы хирургам
Кто должен создавать сосудистый доступ?
Вопрос может быть продолжен так: диализные врачи или сосудистые хирурги? Ответ прост: доступ должен создавать тот, кто делает это лучше. Если диализный врач владеет техникой операции и имеет опыт создания фистулы, нет проблем. Но в ряде случаев целесообразно пригласить профессионального сосудистого хирурга. Это нисколько не должно ущемлять самолюбие диализных врачей, тем более что у нас немного и хирургов, искушенных в создании изощренных доступов.
Материал данной главы предназначен не для хирургов, а только для тех, кто эксплуатирует сосудистый доступ, в том числе и для больных. Авторы не являются сосудистыми хирургами, поэтому в основном материал изложен по данным литературы, любезно предоставленным фирмой GORE, с разрешения которой этот материал использован.
Катетеры
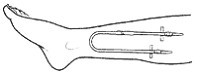
На сегодняшний день известно 4 вида доступов к циркуляции (рис. 6-1):
Рис. 6-1. Виды сосудистых доступов.
· перманентный и временный сосудистый катетер (двухходовой или одноходовой);
· артериовенозный шунт;
· артериовенозная фистула;
· синтетический сосудистый протез.
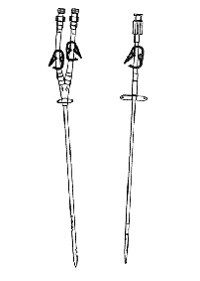
Двухходовые временные и перманентные катетеры почти полностью вытеснили из практики артериовенозные шунты. Не рано ли? Но бесспорно, что катетеры спасли жизнь большому количеству больных в угрожающих ситуациях. По конструкции катетеры подразделяются на временные и перманентные (рис. 6-2, 6-3).
Рис. 6-2. Временный одноходовой и двухходовой катетеры.

Рис. 6-3. Перманентный двухходовой катетер.
Имеющаяся на перманентном катетере дакроновая манжета предотвращает инфицирование. Катетер устанавливают в подключичную или бедренную вену. Расположение на разном уровне отверстий для входа и выхода крови исключает рециркуляцию. К катетеру обычно приложен набор инструментов для его установки.
Для профилактики тромбоза катетера после каждого гемодиализа в артериальное и венозное колена вводят по 3000-5000 ЕД гепарина, но только в объеме "мертвого" пространства, иначе гепарин быстро поступит в циркуляцию. Перед каждым гемодиализом из каждого колена аспирируют кровь, чтобы убедиться, что нет тромбов. Затем оба колена промывают слабым раствором гепарина и начинают гемодиализ.
Главными проблемами катетеров, помимо всего прочего, являются тромбоз, недостаточный кровоток и инфекция.
Если катетер обеспечивает кровоток 200 мл/мин при давлении до насосного сегмента выше -200 мм рт. ст., его можно эксплуатировать. Если нет, адекватный гемодиализ обеспечить трудно.
Перманентный катетер устанавливают в правое предсердие, но не в область соединения верхней полой вены и правого предсердия, потому что там много рефлексогенных участков. Положение катетера следует проконтролировать рентгенологически. Присасывание катетера к стенке сосуда может повредить интиму и вызвать тромбоз или стеноз. Есть данные о хороших результатах при установке катетера через внутреннюю яремную вену под контролем ультразвука.
Полагают, что изгиб упругих катетеров в области верхней полой вены и правого предсердия может вызывать аритмии. Поэтому среди перманентных катетеров предпочтение отдают изделиям из мягкой пластмассы (рис. 6-4).

Рис. 6-4. Положение перманентного мягкого катетера в правом предсердии.
Недавно предложили для доступа к циркуляции устанавливать 2 катетера на разном уровне (рис. 6-5).

Рис. 6-5. Два катетера на разном уровне.
Полагают, что такая конструкция позволяет избежать неадекватного потока крови, рециркуляции и вполне позволяет провести даже высокоэффективный гемодиализ. По данным P. Prabhu и соавт. (1997), двойной катетер дает возможность получить скорость кровотока до 400 мл/мин при средней степени рециркуляции около 5%.
Если у вас есть возможность проводить эффективный одноигольный гемодиализ, лучше поставить в центральную вену одноходовой катетер большого калибра.
Мы не особенно рекомендуем без особой надобности пользоваться катетеризацией крупных вен для доступа к циркуляции. Уж очень тяжки осложнения от этих катетеров, особенно септические. Банально, но, занимаясь лечением больного с хроническим заболеванием почек, надо постоянно думать о нормальном сосудистом доступе, чтобы не упустить время для его создания.
По мере возможности от катетеров следует избавляться.
Осложнения и побочные эффекты, связанные с установкой катетеров большого диаметра в подключичную и яремную вену, описали R. Bambauer и соавт. (Artif. Organs. - 1994. - Vol. 18, No. 4. - P. 318-321).
На очень большом клиническом материале проанализирована частота осложнений при установке толстого катетера для гемодиализа в подключичную и внутреннюю яремную вены (табл. 6-1).
Таблица 6-1. Осложнения, связанные с катетерами для доступа к циркуляции
|
Осложнения
|
Внутренняя
яремная вена, %
|
Подключичная вена, %
|
|
Пункция артерии
|
4,2
|
1,4
|
|
Невозможность пункции
|
0,4
|
4,5
|
|
Абсцесс
|
1,2
|
4,2
|
|
Сепсис
|
8,8
|
15,3
|
|
Тромботический стеноз
|
0,3
|
8,2
|
|
Кровотечение
|
1,1
|
2,7
|
|
Пневмоторакс/гемоторакс
|
Нет
|
3,2
|
|
Дефекты материала катетера
|
8,8
|
9,4
|
|
ВСЕГО
|
24,8
|
48,9
|
Осложнений многовато. Хорошо, что наши зарубежные коллеги открыто пишут об этом. А для нас анализ неудач - давно забытый вид научной деятельности. Мораль из сказанного такова: заранее создавайте надежный первичный сосудистый доступ.
При инфекционных осложнениях катетера рекомендуется следующее.
Инфекция снаружи:
· антибиотики - 1-2 нед;
· катетер удалить, если инфекция остается.
Инфекция канала:
· удалить катетер;
· антибиотики - 1-2 нед;
· при необходимости - хирургический дренаж;
Бактериемия, связанная с катетером:
· удалить катетер;
· антибиотики - 2-3 нед;
· при неудовлетворительном результате сделать эхокардиограмму и венограмму.
Тромбофлебит центральной вены:
· удалить катетер;
· антибиотики - 4-6 нед;
· антикоагулянты;
· тромболитики (по необходимости);
· хирургическая венотомия как последнее средство.
Шунты
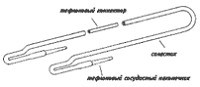
Конечно, если больного с почечной недостаточностью наблюдать до диализа, создать фистулу за 2-4 мес до начала гемодиализа, дать ей разработаться и быть уверенным, что с диализным местом нет проблем, то шунт вроде бы не нужен (рис. 6-6).
Рис. 6-6. Артериовенозный шунт в сборе.
Но так как нам до этого далеко, одолевают сильные сомнения в возможности вслед за западом отказаться от шунтов.
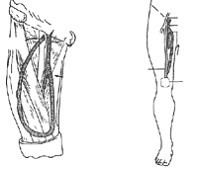
Качественный шунт, не в пример катетеру, обеспечивает отличный управляемый кровоток. В старое время шунты без проблем работали по нескольку месяцев, а разработанную шунтовую вену нередко использовали для создания фистулы. Кровоток по шунту никогда не бывает чрезмерным и не вызывает системного влияния на циркуляцию (рис. 6-7 - 6-9).
Рис. 6-7. Фиксация шунтовой канюли в сосуде.
Рис. 6-8. Положение шунта на руке.
Рис. 6-9. Положение шунта на ноге.
Настоящий американский артериовенозный шунт в наше время не достать днем с огнем, да и навык работы с шунтом практически утрачен, поэтому мы не будем на этом останавливаться.
Артериовенозная фистула
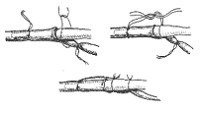
Для хронического гемодиализа наилучшим доступом к циркуляции является артериовенозная фистула, которая представляет собой подкожный анастомоз между a. radialis и v. cephalica (рис. 6-10).

Рис. 6-10. Создание артериовенозной фистулы с использованием развилки v. cephalica в области запястья. А - выделяют бифуркацию v. cephalica и ее дистальные ветви лигируют; В - рассечение бифуркации; С - производят подгонку сосудов для создания анастомоза; D - выполняют анастомоз конец в бок; по желанию дистальный конец a. radialis можно лигировать (перепечатка с разрешения W.B. Saunders Co.).
Анастомоз выполняют в области запястья, желательно - на недоминантной руке. Способы наложения анастомоза различны: бок в бок, бок в конец, конец в конец.
Первичную фистулу накладывают за 2-6 мес до начала лечения гемодиализом, а не впопыхах, как у нас принято. Время "созревания" фистулы до готовности к пункции составляет от 3 до 4 нед.
Фистула должна обеспечивать, как минимум, скорость перфузии крови через диализатор не ниже 200 мл/мин при давлении крови до кровяного насоса не ниже -200 мм рт. ст. Конечно, 200 мл/мин для взрослого больного - это не гемодиализ, но при такой скорости перфузии можно хоть как-то обеспечить адекватность гемодиализа, увеличив его длительность. Если фистула не выдает даже этих мизерных параметров, доступ следует признать несостоятельным.
На руке с хорошо развитыми сосудами существует 5 мест, где можно наложить фистулу. Этого при правильной эксплуатации фистулы более чем достаточно для длительного выживания, если первый анастомоз создать в нижней трети предплечья, а последующие - проксимальней (рис. 6-11).

Рис. 6-11. 5 мест на руке, где возможно наложение фистулы.
Наложить артериовенозную фистулу можно не только на руке, но и на бедре (рис. 6-12).
Рис. 6-12. 2 варианта сафенофеморальной фистулы.
После операции наложения артериовенозной фистулы рекомендуется следующее:
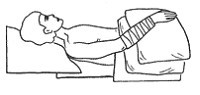
· при положении больного лежа оперированная рука должна быть несогнутой и приподнятой выше уровня сердца, например лежать на подушке (рис. 6-13); в положении сидя руку следует поддерживать;
· салфетки, прикрывающие разрез, должны быть сухими и чистыми; влажную или загрязненную повязку надо немедленно заменить;
· надо избегать какого бы то ни было давления на руку и не двигать ею.
Рис. 6-13. Положение руки после наложения фистулы.
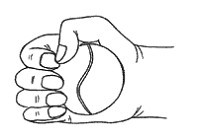
После исчезновения послеоперационного отека и прекращения болей для лучшей разработки сосуда иногда рекомендуют упражнения с резиновым мячиком (рис. 6-14).
Рис. 6-14. Разработка фистулы упражнением.
Во время гемодиализа:
· сестра или врач обязаны тщательно продезинфицировать кожу руки в области пункции по всей окружности;
· до конца гемодиализа нельзя касаться простерилизованного участка кожи;
· после гемодиализа сестра может попросить больного подержать салфетку до остановки кровотечения; давление на салфетку должно быть достаточным для остановки кровотечения, но не чрезмерным - под пальцами надо чувствовать кровоток и не допускать полного пережатия сосудов.
· при первых пункциях допускается небольшое подтекание крови в области фистулы, но со временем этого быть не должно;
· промах при пункции фистулы, к сожалению, возможен, но гематома - явный недосмотр персонала, при отсутствии уверенности в том, что игла находится в сосуде, сестра должна ввести по игле 10-15 мл физиологического раствора. При попадании под кожу через 2 мин он рассосется без следа, а последствия гематомы не столь малозначимы.
· больной должен помнить место предыдущей пункции и всякий раз перед гемодиализом просить сестру сделать новую пункцию не менее чем на расстоянии 1 см от предыдущей. Считается, что пункционное отверстие полностью заживает через 2 нед; дайте ему время зажить. Надо обратить внимание больного на следующее.
В недиализное время:
· если в области фистулы имеется отек, покраснение или отделяемое, следует немедленно обратиться к врачу;
· без крайней необходимости не давайте использовать фистулу для взятия крови или внутривенных инфузий; фистула предназначена только для гемодиализа;
· не носите на фистульной руке стягивающую одежду, часы, ремешки, браслеты;
· не давайте измерять кровяное давление на фистульной руке - манжета остановит кровоток;
· не носите на фистульной руке тяжелые хозяйственные сумки, не спите на ней.
Необходимо:
· перед гемодиализом убедиться в том, что рука вымыта;
· перед наложением повязки в конце гемодиализа надо посмотреть, прекратилось ли кровотечение, не пережимает ли повязка фистулу;
· для подключения использовать всю длину фистулы, иначе образуются ложные аневризмы;
· периодически проверять наличие вибрации (трели) над сосудом; прекращение трели может свидетельствовать о тромбозе.
Правила пункции фистулы
· пункцию не следует производить ближе 3 см к анастомозу;
· артериальная игла может быть расположена в сосуде в любом направлении относительно кровотока, хотя есть мнение, что при ретроградной пункции после удаления иглы образуется небольшая гематома (рис. 6-15);
Рис. 6-15. Предполагаемые последствия антеградной и ретроградной пункции фистулы.
· венозная игла обязательно располагается по ходу кровотока;
· при одноигольном диализе игла располагается всегда по ходу кровотока;
· расстояние между окончаниями фистульных игл должно быть не менее (желательно - более) 5 см во избежание регургитации крови;
· следует по возможности менять места пункции фистулы;
· при постоянной пункции в определенные места стенка фистулы постепенно истончается и образуется аневризма;
· внутренний диаметр фистульной иглы должен соответствовать скорости кровотока; если внутренний диаметр менее 1,8 мм, обеспечить кровоток более 300 мл/мин затруднительно;
· артериальная игла должна иметь боковое отверстие;
· методика пункции фистулы по принципу "лестницы" позволяет использовать всю длину сосуда;
· при пункции фистулы по принципу "button-hole" (от англ. button-hole - петлица) иглу вводят лишь в несколько строго определенных мест, которые ротируют; игла проходит в сосуд одним и тем же путем (Kronung G. et al. Die Punktion der Cimino-Fistel // Dial. J. - 1984. - Vol. 9. - P. 2).
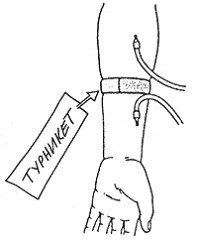
Иногда при недостаточном дебите фистулы приходится делать её ретроградную пункцию, и кровоток нередко все равно недостаточен. Тогда можно наложить позади артериальной иглы турникет, чтобы больше крови попадало в артериальную иглу (рис. 6-16).
Рис. 6-16. Наложение турникета позади артериальной иглы при недостаточном дебите фистулы
Такой турникет должен быть широким и не пережимать полностью кровоток.
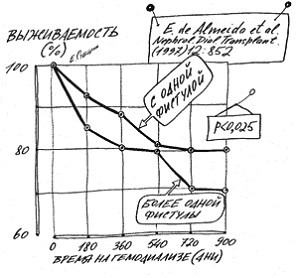
Доктор de Almeida показал на большом статистическом материале, что выживаемость у больных с одной хорошо работающей фистулой существенно выше, чем у тех, кому создавали вторую фистулу или протез (рис. 6-17).
Рис. 6-17. Выживаемость больных с одной фистулой и тех, у кого фистул было больше.
Ничего нового de Almeida не открыл. Без всякой статистики ясно, что произвол с сосудистым доступом больному не на пользу.
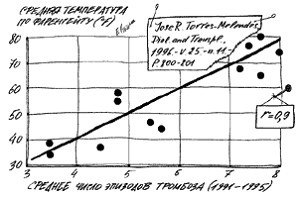
Весьма любопытное наблюдение описали американские специалисты в журнале Dialysis and Transplantation. В течение 5 лет, с 1991 по 1995 г., проанализирована частота тромбозов сосудистых протезов у гемодиализных больных (рис. 6-18).
Рис. 6-18. Зависимость среднего числа тромбозов сосудистых протезов от температуры воздуха.
Оказалось, что в самые теплые месяцы - с мая по август частота тромбозов была достоверно выше, чем в прохладное время года. Коэффициент корреляции r=0,9 позволяет не сомневаться в том, что связь между изучаемыми параметрами есть, хотя суть этого феномена не ясна.